光敏性皮炎通常由紫外線照射、光敏性物質接觸、遺傳因素、免疫異常及藥物反應等因素引起。
1、紫外線照射:
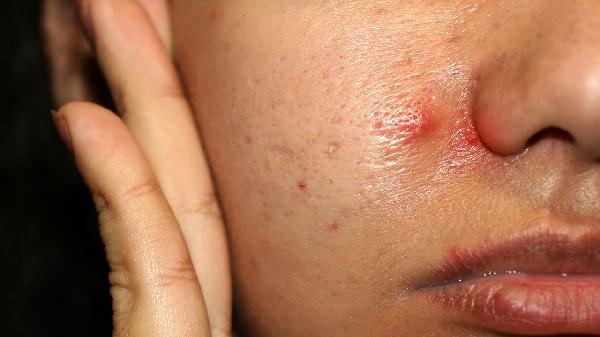
紫外線是誘發光敏性皮炎的主要物理因素。中波紫外線UVB和長波紫外線UVA可直接損傷皮膚細胞DNA,或通過激活光敏物質引發光毒性反應。夏季高輻射時段、高原地區或長期戶外活動者風險更高,表現為曝光部位紅斑、水皰伴灼痛感。日常需使用廣譜防曬霜SPF30+/PA+++以上,穿戴遮陽衣物。
2、光敏性物質:
接觸或攝入光敏性化學物質后經紫外線激活可誘發皮炎。常見光敏物包括香水中的佛手柑油、防曬劑的氧苯酮、蔬菜中的呋喃香豆素等。此類物質與紫外線協同作用產生自由基,導致皮膚炎癥反應。接觸后24小時內曝光區域出現邊界清晰的皮疹,需徹底清潔皮膚并避免再次接觸致敏源。
3、遺傳因素:
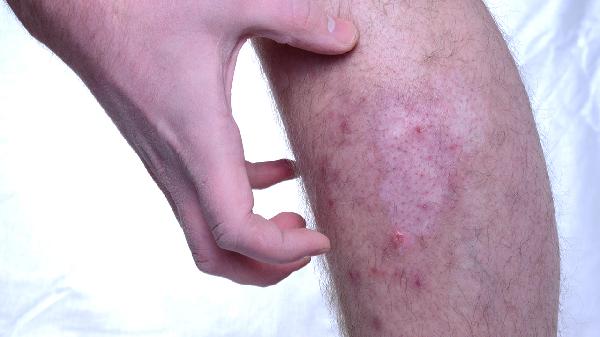
部分光敏性皮炎與基因缺陷相關,如遲發性皮膚卟啉癥患者因血紅素合成酶缺乏導致卟啉代謝異常。這類患者皮膚對可見光敏感,暴露后出現水皰、瘢痕及多毛癥狀。基因檢測可輔助診斷,治療需嚴格避光并口服羥氯喹調節免疫。
4、免疫異常:
自身免疫性疾病如紅斑狼瘡可伴發光過敏反應。紫外線照射使自身抗原暴露,引發T細胞介導的炎癥攻擊。特征性表現為蝶形紅斑或盤狀皮損,伴隨關節痛、發熱等全身癥狀。需通過抗核抗體檢測確診,治療需聯合糖皮質激素和免疫抑制劑。
5、藥物反應:
四環素類抗生素、噻嗪類利尿劑等藥物具有光毒性,服用后經紫外線激發產生單線態氧損傷細胞膜。臨床表現為用藥后曝光部位灼熱性紅斑,嚴重者出現紫癜或色素沉著。確診后需停用致敏藥物,必要時更換為阿奇霉素等非光敏性替代品。
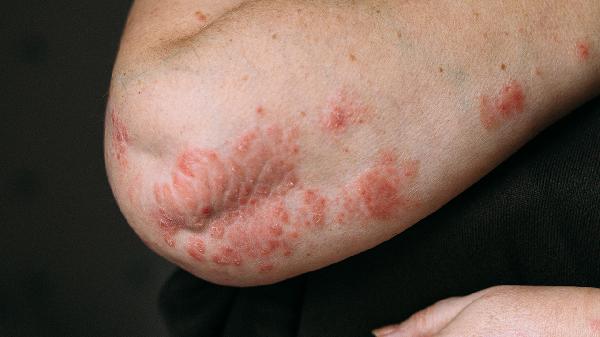
光敏性皮炎患者應建立系統防護體系:每日使用物理防曬劑含氧化鋅/二氧化鈦,外出佩戴UPF50+防曬帽及墨鏡;避免正午時段戶外活動;飲食增加富含抗氧化劑的深色果蔬藍莓、紫甘藍及Omega-3脂肪酸深海魚;衣物選擇致密編織的深色棉質材料,洗滌時可添加紫外線吸收助劑。癥狀反復或伴全身反應時需至皮膚科進行光試驗及斑貼試驗排查誘因。