睪丸B超與陰囊B超不完全相同,兩者檢查范圍和側重點存在差異。睪丸B超主要針對睪丸內部結構如生精小管、附睪頭,陰囊B超則涵蓋陰囊整體包括睪丸、附睪、精索靜脈及鞘膜。臨床選擇需根據癥狀決定,主要有檢查目標差異、適應癥不同、操作范圍區別、影像細節側重、疾病診斷側重等關鍵點。
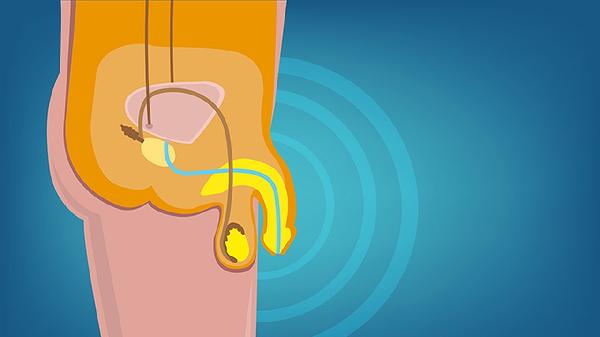
1、檢查目標差異:
睪丸B超聚焦睪丸實質病變,可檢測睪丸腫瘤如精原細胞瘤、微石癥或外傷性血腫;陰囊B超同步評估睪丸周圍結構,適用于精索靜脈曲張、鞘膜積液等疾病。前者探頭頻率通常更高7.5-12MHz,能顯示0.5毫米級微小病灶。
2、適應癥不同:
睪丸疼痛或腫塊首選睪丸B超,可明確睪丸扭轉、炎癥等急癥;陰囊整體腫脹或墜脹感需陰囊B超,能同時觀察精索靜脈血流瓦爾薩爾瓦動作下靜脈直徑>3毫米提示曲張。兩種檢查均可發現隱睪,但陰囊B超對腹股溝區掃描更全面。
3、操作范圍區別:

睪丸B超掃描范圍限于陰囊內睪丸及附睪頭部;陰囊B超需系統掃查陰囊全層,包括皮膚、肉膜、睪丸鞘膜壁層與臟層。檢查時患者體位相同仰臥位托高陰囊,但陰囊B超需額外評估提睪肌反射等動態指標。
4、影像細節側重:
睪丸B超重點分析睪丸回聲均勻度彌漫性低回聲提示睪丸炎及血流信號急性扭轉時星狀血流消失;陰囊B超需對比雙側精索靜脈血流速度,鞘膜積液時可見無回聲區包繞睪丸,伴分隔提示感染性積液。
5、疾病診斷側重:
睪丸B超對睪丸內占位性病變如畸胎瘤診斷特異性達90%;陰囊B超更擅長鑒別疝氣與鞘膜積液。兩種檢查聯合應用可提高睪丸外傷后白膜破裂的診斷準確率,陰囊B超還能評估創傷后血腫范圍。
檢查前需清潔外陰并穿著寬松衣物,避免陰囊皮膚皺褶影響探頭接觸。急性陰囊疼痛應立即就醫,睪丸扭轉黃金搶救時間為6小時內。日常建議避免久坐、騎行等壓迫陰囊行為,定期自我檢查睪丸質地變化。陰囊濕疹患者檢查前應暫停外用藥物,精索靜脈曲張患者檢查當日避免劇烈運動。超聲檢查無輻射,但凝膠可能引起皮膚敏感,檢查后及時清潔即可。