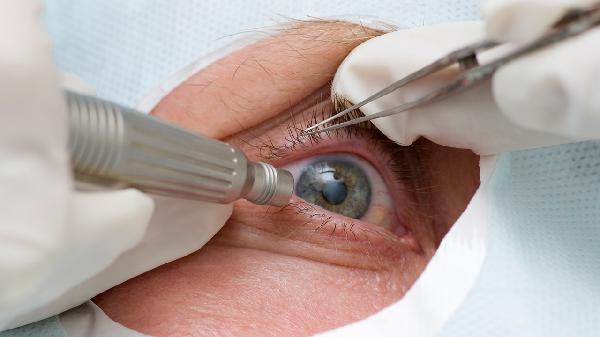
青光眼引流閥植入術能有效控制眼壓但存在并發癥風險。主要優勢包括長期眼壓穩定、減少用藥依賴;潛在風險涉及引流管堵塞、角膜損傷、術后感染、低眼壓綜合征及手術失敗需二次干預。
1、長期眼壓穩定:
引流閥通過建立房水外引流通道持續調節眼壓,尤其適用于藥物控制不佳的難治性青光眼。臨床數據顯示術后5年眼壓達標率可達60%-80%,顯著降低視神經進一步損傷風險。
2、減少用藥依賴:
傳統降眼壓藥物需每日多次滴用且可能引發過敏,而引流閥植入后約70%患者可減少用藥種類。部分患者甚至完全停用降眼壓藥物,避免長期用藥導致的結膜瘢痕化。
3、引流管堵塞:
術后早期纖維蛋白滲出或后期結膜組織增生可能阻塞引流管,發生率約15%-30%。需通過前房沖洗或抗代謝藥物注射處理,嚴重者需手術調整引流管位置。
4、角膜內皮損傷:
引流管與角膜內皮接觸可能導致進行性內皮細胞丟失,5年內角膜內皮細胞密度平均下降10%-15%。術前需評估角膜狀態,術中精確控制引流管長度可降低風險。
5、低眼壓綜合征:
術后房水過度引流可能引發持續低眼壓<6mmHg,發生率為8%-20%。表現為脈絡膜脫離、黃斑水腫等,需通過調整閥門壓力或暫時結扎引流管處理。
術后需定期監測眼壓及前房深度,前3個月每2周復查一次。避免劇烈運動及揉眼,游泳時佩戴護目鏡。飲食可增加藍莓、菠菜等富含抗氧化物質的食物,配合有氧運動改善眼部微循環。出現突發眼紅、視力下降或劇烈眼痛需立即就醫,警惕遲發性眼內感染或引流裝置移位。長期隨訪中需關注角膜透明度及視功能變化,必要時進行光學相干斷層掃描評估視神經纖維層厚度。