房間隔缺損房缺介入封堵術并非適用于所有患者,不建議手術的原因主要有缺損位置特殊、缺損直徑過大、合并其他心臟畸形、存在肺動脈高壓、患者年齡因素等。
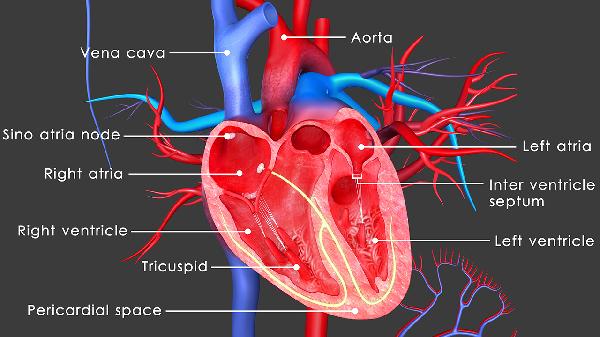
1、缺損位置特殊:
部分房缺位于房間隔后下部或靠近冠狀靜脈竇等特殊解剖位置,介入封堵可能導致封堵器移位或影響鄰近結構功能。這類情況通常需要經食道超聲詳細評估,若封堵器可能壓迫房室結或二尖瓣,則需選擇外科修補手術。
2、缺損直徑過大:
直徑超過38毫米的大型房缺,現有封堵器難以完全覆蓋缺損邊緣,術后易出現殘余分流或封堵器脫落風險。臨床數據顯示,超大房缺介入治療成功率不足60%,而外科手術可直接縫合或補片修補,效果更確切。
3、合并心臟畸形:

約15%房缺患者合并肺靜脈異位引流、三尖瓣閉鎖等復雜先心病,單純封堵可能加重血流動力學紊亂。這類患者需要心外科同期矯治多種畸形,介入治療無法解決根本問題。
4、肺動脈高壓:
中重度肺動脈高壓平均壓≥40mmHg時,封堵后右心負荷驟增可能引發急性右心衰竭。需通過心導管檢查評估肺血管阻力,若肺循環與體循環血流比<1.5或肺血管阻力>8Wood單位,則禁忌封堵治療。
5、患者年齡因素:
嬰幼兒房缺邊緣組織薄弱,封堵器可能影響心房發育;老年患者常合并心房顫動或左心功能不全,封堵術后血栓風險增加。這類特殊人群需個體化評估,多數建議藥物保守治療或選擇外科手術。

對于未行介入治療的房缺患者,建議每6-12個月復查心臟超聲監測缺損變化,避免劇烈運動減少心臟負擔。飲食需控制鈉鹽攝入每日不超過5克,適當補充富含ω-3脂肪酸的深海魚類。合并肺動脈高壓者需避免高原旅行,出現活動后氣促加重或下肢水腫應及時心內科就診。術后患者應規律服用抗凝藥物,定期監測凝血功能,術后1年內避免磁共振檢查以防封堵器移位。